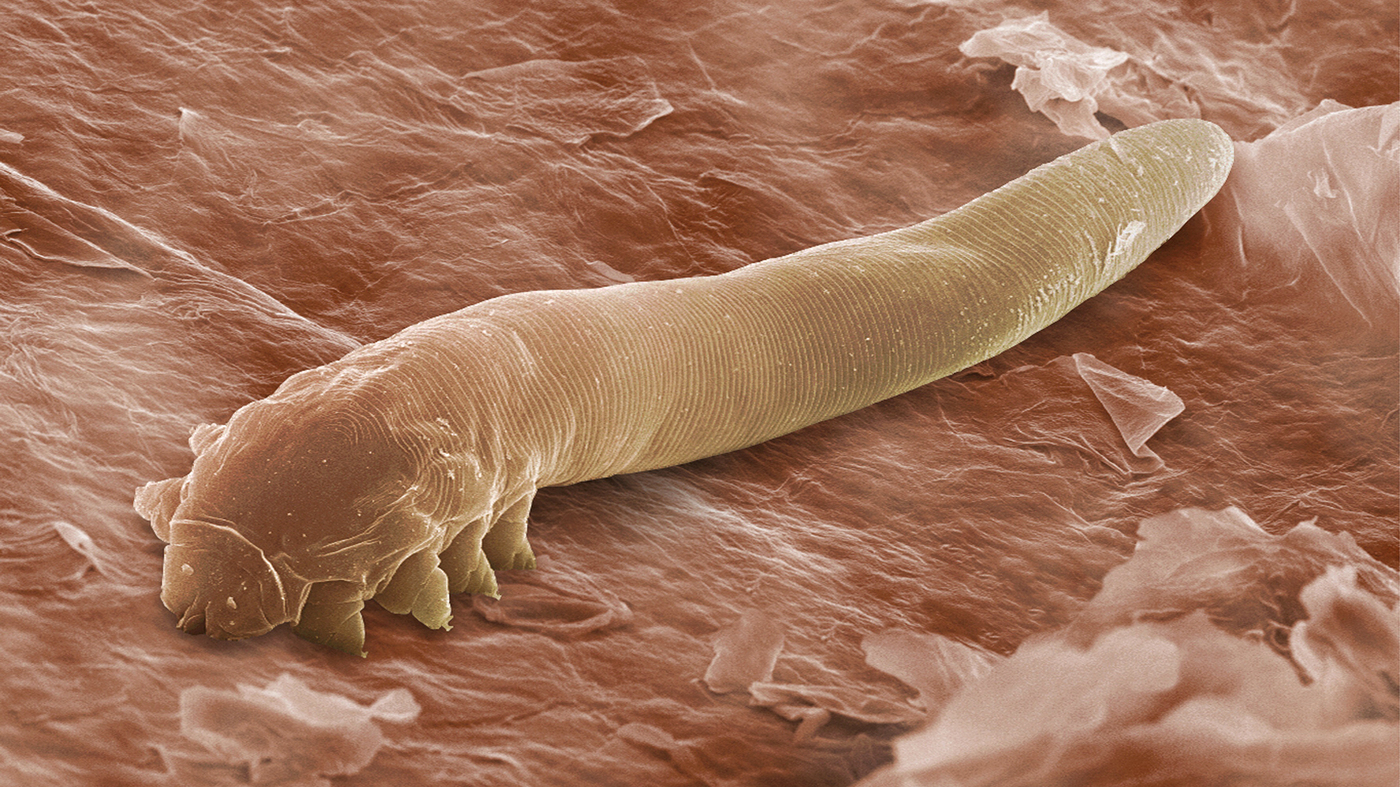
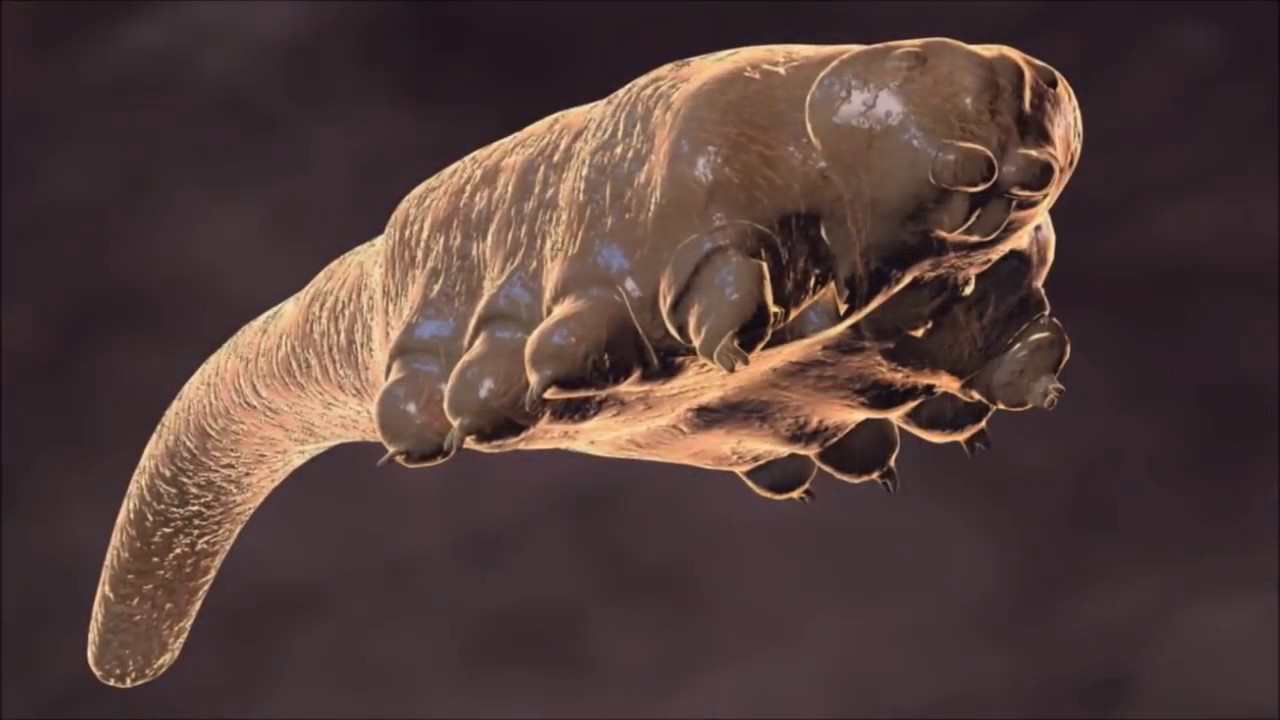
Mite demodex adalah kekal, tidak kelihatan kepada mata, penduduk lapisan permukaan kulit manusia dan mamalia. Di bawah keadaan yang menggalakkan, ia diaktifkan, melipatgandakan secara intensif dan menyebabkan demodicosis. Dengan rawatan yang tertangguh, penyakit ini meninggalkan kecacatan kosmetik yang tidak dapat dipulihkan.
Kandungan Bahan:
Apakah demodikosis manusia?
Ahli biologi telah menemui 65 subspesies daripada hama Demodex, tetapi hanya dua daripadanya hidup di kulit manusia:
- demodex folliculorum hidup di mulut folikel rambut;
- demodex brevis tertumpu pada saluran pernafasan sebum, pori-pori, dan kelenjar meibomian di sepanjang pinggir kelopak mata.
Nama lain untuk demodex ialah jerawat. Saiz kutu tidak melebihi 0.5 mm, kitaran hayat berlangsung selama 14 hari. Mereka memakan sebum, limfa, sel folikel, skala keratinized. Pada waktu malam mereka datang ke permukaan untuk mengawan, wanita menelan sehingga 25 telur setiap hari. Di luar tubuh manusia, mereka hidup dalam persekitaran yang lembap selama 3 minggu, dan dalam persekitaran yang kering sehingga 2 hari.
Ahli biologi mengklasifikasikan demodex sebagai sekumpulan organisme oportunis. Jika untuk 1 persegi. kurang daripada 5 orang menghuni kulit, tidak boleh mencederakan, bahkan membawa manfaat. Mereka mengurangkan jumlah bakteria di liang-liang, folikel, kelenjar sebaceous, menstabilkan keseimbangan asid-base pada permukaan kulit.
Dengan peningkatan populasi, hidup bersama demodex dan manusia berubah menjadi penyakit parasit, demodicosis. Ticks mencederakan kulit, kapilari, rambut, dan mentol. Produk metabolisme dan kerosakan racun badan. Bakteria patogen menembusi lesi kulit; jangkitan streptokokus kadang-kadang berkembang dengan latar belakang demodicosis.
Demodex menyebar di permukaan badan secara tidak rata.Ia menghasilkan lebih intensif di kawasan peningkatan rembesan lemak: lipatan nasolabial, dagu, sempadan kelopak mata, sayap hidung, kulit kepala, dahi. Bahagian belakang dan dada kurang kerap.
Punca keradangan
Demodekosis berlaku apabila imuniti terhenti untuk menghalang penyebaran cecair, fungsi penghalang kulit terganggu.
Ini disebabkan oleh punca dalaman:
- penyakit berjangkit dan kronik;
- patologi autoimun;
- beban mental-emosi dan fizikal;
- metabolisme lemak terjejas;
- kegagalan hormon semasa kehamilan, kencing manis;
- penyakit saluran penghadaman;
- luka kulit (jerawat, jerawat);
- operasi pembedahan;
- kecederaan teruk, terbakar.
Selain masalah dalaman, populasi hama dipengaruhi oleh sebab-sebab luaran:
- penyalahgunaan krim kosmetik dengan phytohormones;
- pemakanan yang tidak seimbang dengan hidangan berlebihan berlemak, pedas dan pedas;
- lawatan tanpa kawalan ke solarium, sauna, mandian;
- kelebihan tan;
- kebersihan yang tidak mencukupi;
- penjagaan kulit yang tidak betul.
Eksacerbasi demodicosis diperhatikan pada musim panas dan lembap: pada musim bunga, musim panas, dan musim gugur awal.
Bagaimanakah penyakit itu disebarkan?
Ticks berpindah dari satu orang ke orang lain dengan sentuhan fizikal yang rapat, hubungan rambut. Lulus melalui pakaian biasa, selimut, selimut dan bantal, barangan kebersihan peribadi. Walau bagaimanapun, perkembangan demodicosis memerlukan prasyarat dalaman atau luaran. Dalam amalan perubatan, kes-kes jangkitan orang yang sihat dengan kekebalan biasa dari pesakit dengan demodicosis, termasuk dalam keluarga, tidak direkodkan.
Pada anjing dan kucing, subspesies lain paras parasit. Mereka tidak disesuaikan untuk kehidupan di tubuh manusia, jadi anda tidak boleh dijangkiti dari binatang peliharaan.
Gejala dan tanda demodikosis
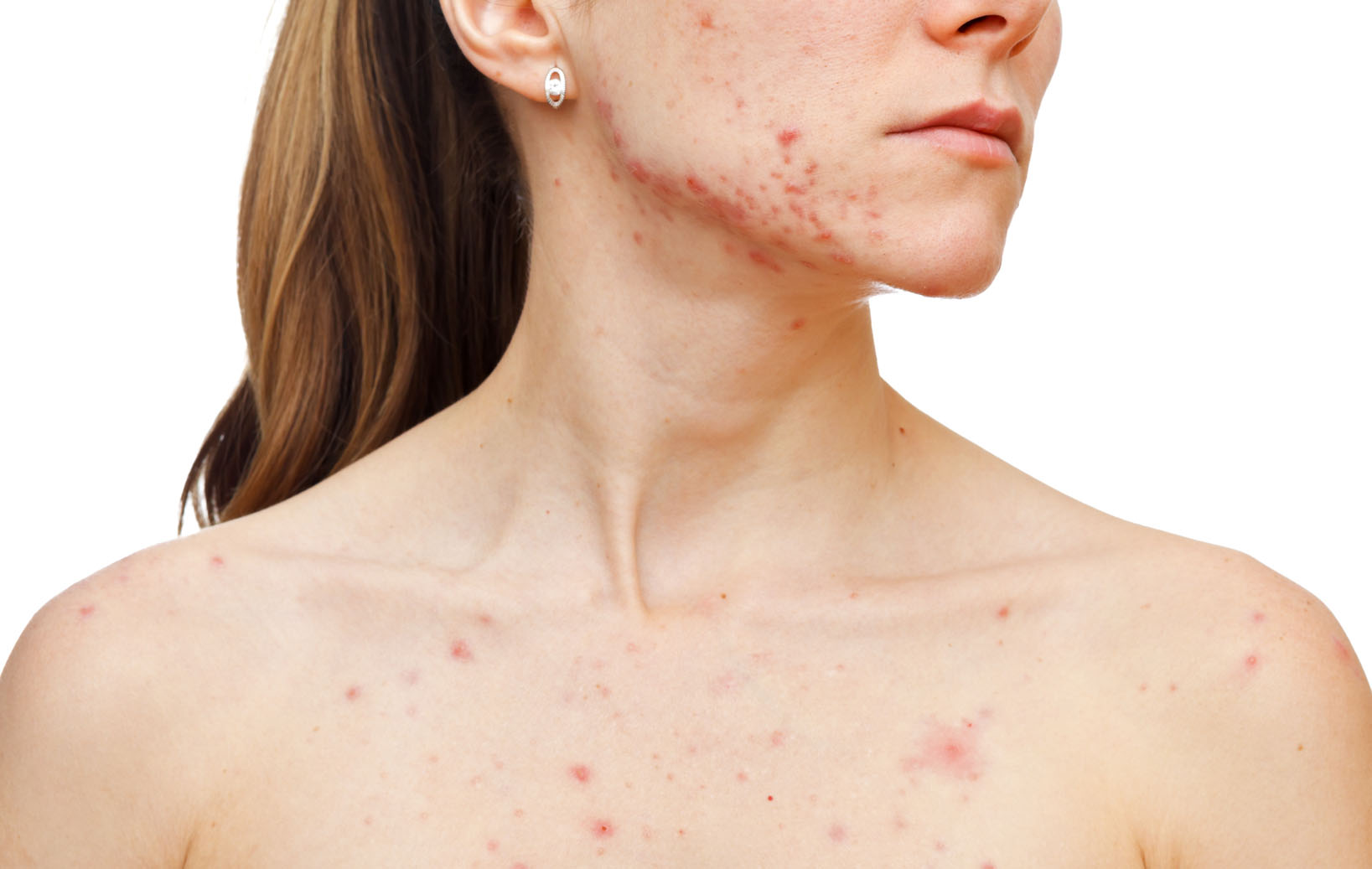
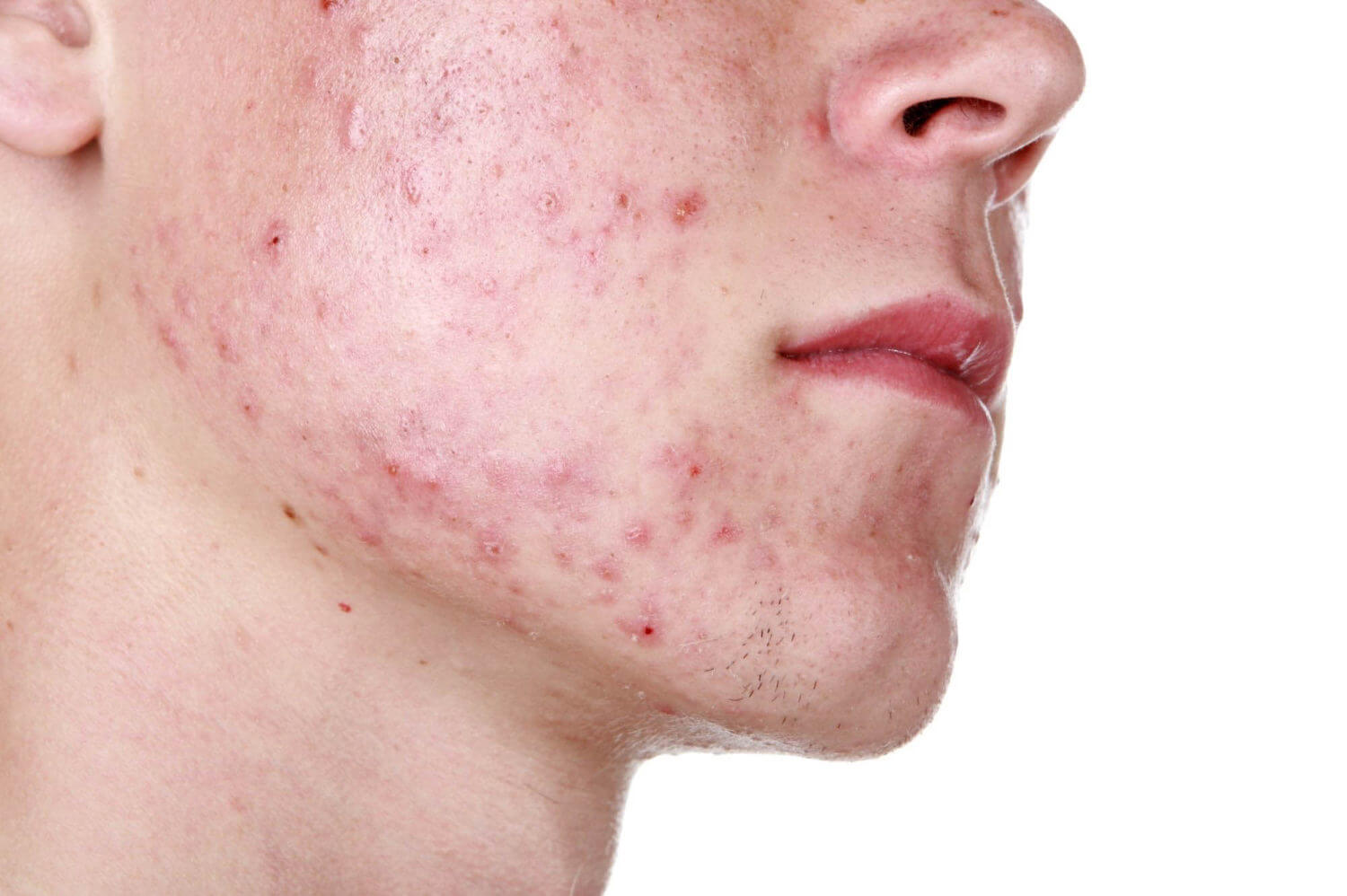
Manifestasi luar penyakit bergantung pada jumlah dan penyetempatan parasit, jenis kulit, status kesihatan. Gejala demodikosis pada manusia meningkat apabila multiplikasi tick:
- Kulit berkilat disebabkan peningkatan rembesan kelenjar sebum, selepas mencuci dan pemprosesan dengan kosmetik, kilauan berminyak tidak hilang sepenuhnya.
- Sesetengah kawasan bertukar menjadi merah disebabkan oleh darah dan pengembangan kapilari.
- Di kepala di bawah rambut, kemerahan tidak dapat dilihat, perkembangan penyakit itu ditandakan oleh anjing laut, mengelupas, skala yang menyerupai kelemumur.
- Dengan parasit parasit yang kuat, saluran sebatian menjadi tersumbat, terhadap latar belakang kemerahan, nodul, jerawat dengan kandungan purulen muncul.
- Dalam kes-kes yang teruk, sel-sel yang rosak digantikan oleh tisu penghubung, kulit akan bertambah di tempat.
Penyakit ini disertakan dengan gatal-gatal. Ia menggiatkan pada petang dan pada waktu malam, apabila demodex merayap ke permukaan, tidak membenarkan tidur normal. Apabila terjejas oleh hama ciliary, gejala berikut muncul:
- mata menjadi letih dari beban yang sedikit;
- kelopak mata menjadi merah;
- tepi ditutup dengan rembasan melekit;
- bulu mata melekat bersama, jatuh, pertumbuhan mereka melambatkan.
Kadang-kadang keradangan berlalu ke mata: kenaikan yang merobek, sclera bertukar menjadi merah.
Langkah diagnostik
Demodicosis dirawat oleh pakar dermatologi, bentuk mata dirawat oleh pakar oftalmologi. Penyakit ini tidak dapat ditentukan berdasarkan pemeriksaan, tanda-tanda luar menyerupai jerawat, rosacea, jenis dermatitis tertentu. Satu-satunya cara untuk membuat diagnosis akhir ialah analisis mikroskopik bahan berikut:
- Mengikis untuk demodex. Doktor menusuk abses, mengikis kandungan ruam, diletakkan di atas slaid kaca dan diperiksa di bawah mikroskop.
- Ujian cabai. Untuk penyelidikan, ambil 1-3 bulu mata atau cecair dari sempadan kelopak mata.
- Pita pelekat dari luka. Pada waktu petang, sekeping pita pelekat berukuran 5 hingga 2 cm dilampirkan ke kawasan yang meradang, dikupas pada waktu pagi, diletakkan pada kaca dan dibawa ke makmal.
Diagnosis disahkan apabila lebih daripada 5 individu dijumpai. Hasil kajian ini tidak boleh dipercayai jika anda tidak mempersiapkannya.Seminggu sebelum lawatan ke ahli dermatologi tidak menggunakan kosmetik hiasan, 2 hari - sabun, gel, untuk hari lebih baik untuk tidak membasuh sendiri.
Kaedah untuk merawat penyakit
Sebelum terapi tikus, seorang pakar dermatologi semasa tinjauan cuba untuk mengetahui punca penyebab demodicosis. Sekiranya gangguan dalaman dikesan, mengarahkan kepada doktor profil sempit: pakar gastroenterologi, ahli neurologi, ahli endokrinologi, imunologi.
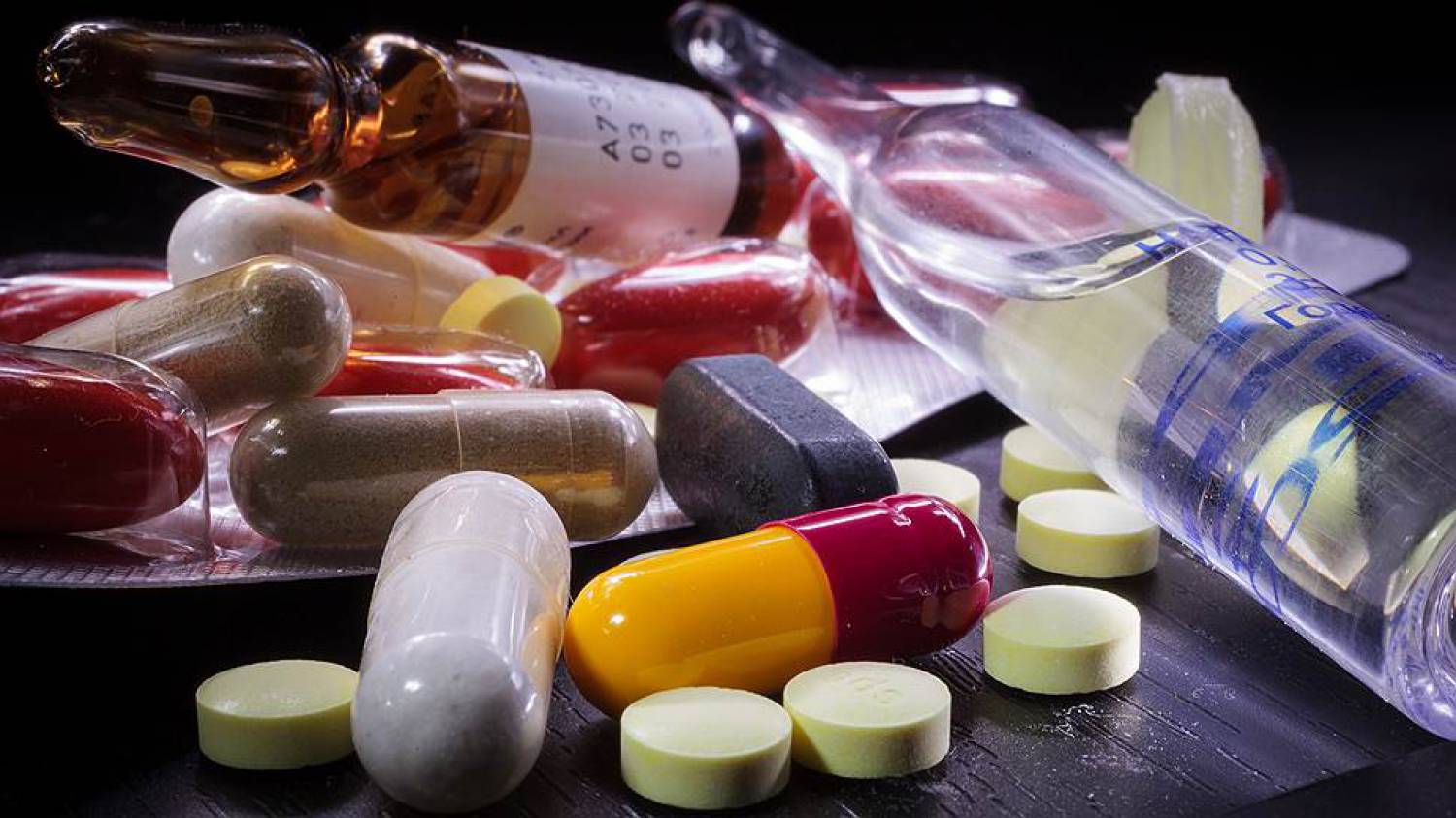
Kaedah utama memerangi kutu ialah terapi dadah, ia termasuk ubat berikut:
- ubat acaricidal luaran untuk rawatan demodicosis - memusnahkan, menghentikan pertumbuhan populasi kutu;
- ubat anti-radang tempatan - mengurangkan kerengsaan, melegakan dan memulihkan kulit;
- antihistamin - menghilangkan manifestasi alahan dari produk penting demodex;
- antibiotik ditetapkan apabila ulser muncul.
Dengan demodicosis, ubat dengan metronidazole digunakan, bagaimanapun, demodex telah menjadi tahan terhadap bahan ini. Pakar dermatologi kadang-kadang menetapkan ejen anti-gatal bukannya, mereka juga memusnahkan demodex:
- Sposal aerosol;
- emulsi dengan benzil benzoat;
- krim dan crotamiton losyen;
- salep permethrin;
- menumpukan Medifoks 5% berdasarkan permethrin.
Kadang-kadang ubat-ubatan veterinar bertindak dengan lebih berkesan pada demodex: larutan Amitrazine, salap aversectin, gel Amidel. Dengan bentuk penyakit ini, titisan Carbachol, Armin, Physostigmine ditetapkan. Untuk mengurangkan keradangan, kelopak mata itu dirawat dengan krim Demazol atau Blefarogel 2.
Semasa rawatan, pakar dermatologi mengesyorkan menyesuaikan gaya hidup:
- Kaji semula diet: meningkatkan kadar serat, menghilangkan lemak, goreng, hidangan pedas.
- Nolak asas, serbuk, scrub.
- Beralih kepada produk penjagaan perubatan dan kosmetik, contohnya STOP Demodex, Demodex Complex.
- Basuh tempat tidur, seluar pada suhu melebihi 60 darjah.
- Tukar sarung bantal setiap hari atau besi dengan seterika panas.
- Basuh dengan sabun tar, sapu muka anda dengan tuala kertas pakai buang dan bukan kain.
- Membersihkan mata gelas dan cukur setiap hari dengan alkohol.
- Sehingga pemulihan, jangan pergi ke bilik mandi, penyamakan katil, jangan berjemur.
Selepas akhir rawatan demodicosis di muka, adalah berguna untuk menguatkan halangan pelindung kulit dengan bantuan prosedur fisioterapeutik: cryomassage, pembekuan laser, ozon dan fototerapi.
Prognosis dan akibat dari penyakit ini
Rawatan demodicosis akan mengambil masa 4 minggu hingga setahun. Selepas pemulihan, bintik merah jambu, berwarna kemerahan kekal pada kulit, yang hilang dengan masa. Sekiranya faktor-faktor yang mencetuskan tidak dihapuskan, menghilangkan tanda kutip lebih sukar. Penyakit ini menjadi kronik: tempoh pembaikan diikuti dengan peningkatan tanda-tanda gejala.
Sekiranya rawatan ditangguhkan, kecacatan kosmetik kekal pada kulit. Di tempat ruam, jerawat, jika disikat, benjolan, parut, benjolan muncul, liang berkembang. Kulit menebal, bahagian muka meningkat, ekspresi muka dipecahkan. Dalam keadaan ragu-ragu, ketidakpuasan dengan penampilan membawa kepada perkembangan kompleks psikologi, neurosis.
Pencegahan
Tidak mustahil untuk memadam kutu sepenuhnya, tugas utama bukanlah untuk mewujudkan keadaan bagi pengaktifan parasit:
- Dalam masa untuk merawat sistemik, penyakit berjangkit, penyakit keradangan.
- Selalunya menjalani pemeriksaan kesihatan pencegahan.
- Dengan munculnya ruam yang mencurigakan, lihat pakar dermatologi.
- Berhati-hati menjaga kulit: membersihkan, melembapkan, keluarkan sebum yang berlebihan.
- Mengekalkan aksesori pisau cukur dan aksesori kosmetik yang bersih: puffs, sponges, pinset, berus.
- Jangan menyalahgunakan serbuk penjelmaan, ia menjadi tempat pembiakan untuk tandakan.
Anda tidak boleh cuba mengatasi demodicosis sendiri. Hanya pelaksanaan resep preskripsi doktor akan menghentikan penyebaran parasit, dan kepatuhan terhadap langkah pencegahan akan membantu untuk mencegah terjadinya kambuh.